Memahami Perbedaan Diabetes Tipe 1 dan Tipe 2: Panduan Lengkap untuk Kesehatan Optimal
Diabetes mellitus adalah kondisi kronis yang memengaruhi cara tubuh Anda mengubah makanan menjadi energi. Pada dasarnya, tubuh penderita diabetes tidak memproduksi cukup insulin atau tidak dapat menggunakan insulin yang diproduksi secara efektif, menyebabkan kadar gula (glukosa) dalam darah menjadi terlalu tinggi. Meskipun sering disebut sebagai "diabetes" saja, sebenarnya ada beberapa jenis diabetes, dengan diabetes tipe 1 dan tipe 2 menjadi dua jenis yang paling umum dan memiliki perbedaan mendasar yang krusial.
Memahami perbedaan diabetes tipe 1 dan tipe 2 bukan hanya sekadar pengetahuan medis, melainkan kunci untuk diagnosis yang tepat, penanganan yang efektif, dan kualitas hidup yang lebih baik. Kedua kondisi ini memiliki akar dan mekanisme yang berbeda, yang pada gilirannya menuntut pendekatan pengelolaan yang sangat spesifik. Artikel ini akan mengupas tuntas seluk-beluk kedua jenis diabetes ini, membantu Anda mengenali ciri khas, penyebab, gejala, hingga strategi penanganannya.
Apa Itu Diabetes? Sekilas Pandang
Sebelum menyelami perbedaan diabetes tipe 1 dan tipe 2, penting untuk memahami apa itu diabetes secara umum. Glukosa, yang berasal dari makanan yang kita konsumsi, merupakan sumber energi utama bagi sel-sel tubuh. Untuk masuk ke dalam sel, glukosa membutuhkan bantuan hormon yang disebut insulin. Insulin diproduksi oleh sel beta di pankreas, sebuah organ yang terletak di belakang lambung.
Pada individu sehat, setelah makan, pankreas akan melepaskan insulin untuk membantu glukosa masuk ke dalam sel. Jika proses ini terganggu, baik karena kurangnya produksi insulin atau karena sel-sel tubuh menjadi resisten terhadap insulin, glukosa akan menumpuk di aliran darah. Kadar glukosa darah yang tinggi secara kronis inilah yang menjadi ciri khas diabetes dan dapat menyebabkan berbagai komplikasi serius jika tidak dikelola dengan baik.
Perbedaan Mendasar Diabetes Tipe 1 dan Tipe 2
Inilah inti dari pembahasan kita: apa yang sebenarnya membedakan kedua jenis diabetes ini? Perbedaan diabetes tipe 1 dan tipe 2 terletak pada penyebab, mekanisme tubuh, usia onset, dan cara penanganannya.
Diabetes Tipe 1: Autoimun dan Ketergantungan Insulin Seumur Hidup
Diabetes tipe 1, yang dahulu dikenal sebagai diabetes juvenil atau diabetes yang tergantung insulin, adalah kondisi autoimun. Ini berarti sistem kekebalan tubuh, yang seharusnya melindungi tubuh dari infeksi dan penyakit, justru keliru menyerang dan menghancurkan sel-sel beta di pankreas. Sel-sel beta inilah yang bertanggung jawab memproduksi insulin.
Akibat serangan autoimun ini, pankreas pada penderita diabetes tipe 1 menghasilkan sangat sedikit atau bahkan sama sekali tidak menghasilkan insulin. Tanpa insulin, glukosa tidak dapat masuk ke dalam sel, sehingga menumpuk di dalam darah. Penderita jenis diabetes ini mutlak memerlukan suplai insulin dari luar tubuh untuk bertahan hidup.
Diabetes Tipe 2: Resistensi Insulin dan Penurunan Produksi
Berbeda dengan jenis yang pertama, diabetes tipe 2 adalah jenis yang paling umum, mencakup sekitar 90-95% dari semua kasus diabetes. Kondisi ini ditandai oleh dua masalah utama: resistensi insulin dan, seiring waktu, penurunan kemampuan pankreas untuk memproduksi insulin yang cukup.
Pada awalnya, tubuh penderita diabetes tipe 2 masih memproduksi insulin, bahkan terkadang lebih banyak dari normal. Namun, sel-sel tubuh tidak merespons insulin dengan baik (resistensi insulin). Untuk mengkompensasi resistensi ini, pankreas bekerja lebih keras untuk memproduksi lebih banyak insulin. Namun, seiring berjalannya waktu, pankreas menjadi "lelah" dan tidak mampu lagi memproduksi insulin dalam jumlah yang cukup untuk menjaga kadar gula darah tetap normal.
Faktor Penyebab dan Risiko
Memahami penyebab dan faktor risiko membantu kita lebih jauh melihat perbedaan diabetes tipe 1 dan tipe 2.
Faktor Risiko Diabetes Tipe 1
Penyebab pasti diabetes tipe 1 masih belum sepenuhnya dipahami, tetapi diyakini melibatkan kombinasi faktor genetik dan lingkungan.
- Genetik: Individu dengan riwayat keluarga diabetes tipe 1 memiliki risiko lebih tinggi, meskipun sebagian besar penderita tidak memiliki riwayat keluarga. Gen tertentu meningkatkan kerentanan terhadap serangan autoimun ini.
- Faktor Lingkungan: Paparan virus tertentu (misalnya, virus coxsackie, rubella, gondok), diet dini, atau toksin lingkungan pada individu yang rentan secara genetik dapat memicu respons autoimun.
- Autoimun Lain: Penderita penyakit autoimun lain, seperti penyakit tiroid autoimun atau penyakit celiac, memiliki risiko lebih tinggi untuk mengembangkan diabetes tipe 1.
- Usia: Meskipun dapat terjadi pada usia berapa pun, diabetes tipe 1 paling sering didiagnosis pada anak-anak, remaja, dan dewasa muda, meskipun ada juga kasus yang disebut LADA (Latent Autoimmune Diabetes in Adults) yang muncul di usia dewasa.
Faktor Risiko Diabetes Tipe 2
Faktor risiko untuk diabetes tipe 2 lebih jelas dan seringkali terkait dengan gaya hidup.
- Obesitas dan Kelebihan Berat Badan: Ini adalah faktor risiko paling signifikan. Kelebihan lemak tubuh, terutama di area perut, meningkatkan resistensi insulin.
- Kurangnya Aktivitas Fisik: Gaya hidup tidak aktif berkontribusi pada resistensi insulin dan penambahan berat badan.
- Pola Makan Tidak Sehat: Konsumsi tinggi gula, lemak jenuh, dan makanan olahan dapat membebani pankreas dan memicu resistensi insulin.
- Genetik dan Riwayat Keluarga: Risiko diabetes tipe 2 meningkat jika orang tua atau saudara kandung menderita kondisi ini. Ini menunjukkan adanya komponen genetik yang kuat.
- Usia: Risiko meningkat seiring bertambahnya usia, terutama setelah 45 tahun, meskipun kini semakin banyak kasus pada anak-anak dan remaja.
- Etnisitas: Kelompok etnis tertentu memiliki risiko lebih tinggi.
- Riwayat Diabetes Gestasional: Wanita yang pernah menderita diabetes gestasional (diabetes selama kehamilan) memiliki risiko lebih tinggi untuk mengembangkan diabetes tipe 2 di kemudian hari.
- Tekanan Darah Tinggi dan Kolesterol Tinggi: Kondisi ini seringkali merupakan bagian dari sindrom metabolik yang meningkatkan risiko diabetes tipe 2.
- Sindrom Ovarium Polikistik (PCOS): Wanita dengan PCOS memiliki risiko resistensi insulin dan diabetes tipe 2 yang lebih tinggi.
Gejala dan Tanda-tanda
Meskipun banyak gejala umum yang tumpang tindih, cara munculnya gejala adalah salah satu perbedaan diabetes tipe 1 dan tipe 2 yang penting.
Gejala Umum Diabetes (Keduanya)
Beberapa gejala klasik diabetes meliputi:
- Poliuria: Sering buang air kecil, terutama di malam hari, karena ginjal berusaha membuang kelebihan glukosa dari darah.
- Polidipsia: Sering merasa haus yang tidak biasa, sebagai respons terhadap kehilangan cairan akibat sering buang air kecil.
- Polifagia: Sering merasa lapar meskipun sudah makan, karena sel-sel tubuh tidak mendapatkan energi dari glukosa.
- Penurunan Berat Badan Tanpa Sebab Jelas: Terutama pada diabetes tipe 1, tubuh mulai membakar otot dan lemak untuk energi.
- Kelelahan: Kurangnya energi karena glukosa tidak masuk ke sel.
- Pandangan Kabur: Kadar glukosa tinggi dapat menyebabkan lensa mata membengkak, memengaruhi kemampuan fokus.
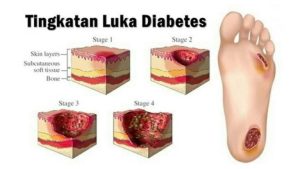
- Luka Sulit Sembuh: Sirkulasi darah yang buruk dan kerusakan saraf dapat memperlambat penyembuhan.
- Infeksi Berulang: Terutama infeksi jamur pada kulit atau area genital, karena gula darah tinggi menjadi lingkungan yang baik bagi pertumbuhan mikroorganisme.
Perbedaan Gejala Berdasarkan Tipe
- Diabetes Tipe 1: Gejala cenderung muncul dengan sangat cepat, dalam hitungan minggu atau bahkan hari, dan bisa sangat parah. Penderita seringkali mengalami penurunan berat badan drastis dan mungkin mengalami kondisi darurat medis yang disebut ketoasidosis diabetik (DKA), di mana tubuh memproduksi asam (keton) beracun karena kekurangan insulin.
- Diabetes Tipe 2: Gejala seringkali berkembang secara perlahan dan bertahap selama bertahun-tahun. Banyak penderita tidak menyadari bahwa mereka menderita diabetes di awal penyakit, dan diagnosis seringkali terjadi saat sudah ada komplikasi atau melalui pemeriksaan rutin. Gejala mungkin lebih ringan atau bahkan tidak ada sama sekali pada tahap awal.
Diagnosis dan Pemeriksaan
Diagnosis diabetes dilakukan melalui tes darah yang mengukur kadar glukosa. Namun, untuk membedakan jenis diabetes, diperlukan tes tambahan.
Prosedur Diagnostik Umum
- Tes Gula Darah Puasa (GDP): Mengukur kadar glukosa setelah puasa minimal 8 jam.
- Tes Gula Darah Sewaktu (GDS): Mengukur kadar glukosa kapan saja, tanpa memperhatikan waktu makan terakhir.
- Tes HbA1c (Hemoglobin Terglikasi): Memberikan gambaran rata-rata kadar glukosa darah selama 2-3 bulan terakhir. Ini adalah indikator yang sangat baik untuk diagnosis dan pemantauan jangka panjang.
- Tes Toleransi Glukosa Oral (TTGO): Mengukur respons tubuh terhadap glukosa setelah minum larutan gula.
Membedakan Tipe Diabetes Melalui Tes Tambahan
Untuk membedakan perbedaan diabetes tipe 1 dan tipe 2 secara akurat, dokter mungkin akan meminta tes berikut:
- Tes Antibodi Autoimun: Mencari antibodi tertentu dalam darah (misalnya, anti-GAD, ICA, IAA). Kehadiran antibodi ini menunjukkan respons autoimun dan sangat mendukung diagnosis diabetes tipe 1.
- Tes C-peptida: Mengukur jumlah C-peptida dalam darah, yang merupakan produk sampingan dari produksi insulin di pankreas. Pada diabetes tipe 1, kadar C-peptida biasanya sangat rendah atau tidak terdeteksi sama sekali karena pankreas tidak memproduksi insulin. Pada diabetes tipe 2, kadar C-peptida bisa normal, tinggi di awal penyakit (karena pankreas bekerja keras), atau menurun seiring waktu.
Penatalaksanaan dan Pengelolaan
Strategi penatalaksanaan adalah salah satu perbedaan diabetes tipe 1 dan tipe 2 yang paling mencolok dan mendasar.
Pengelolaan Diabetes Tipe 1
Karena pankreas tidak memproduksi insulin, pengelolaan diabetes tipe 1 berpusat pada pemberian insulin dari luar tubuh.
- Terapi Insulin Seumur Hidup: Ini adalah pilar utama pengobatan. Insulin dapat diberikan melalui suntikan berulang setiap hari (menggunakan pena insulin atau jarum suntik) atau melalui pompa insulin yang terus-menerus memberikan dosis kecil insulin.
- Pemantauan Gula Darah: Pemantauan kadar glukosa darah secara teratur dan sering (beberapa kali sehari) sangat penting untuk menyesuaikan dosis insulin.
- Perencanaan Makan: Penderita perlu belajar menghitung karbohidrat dalam makanan untuk mencocokkan dosis insulin dengan asupan makanan.
- Aktivitas Fisik: Olahraga teratur penting, tetapi perlu perencanaan hati-hati untuk menghindari hipoglikemia (gula darah rendah).
- Edukasi Pasien: Pemahaman mendalam tentang kondisi, cara mengelola insulin, diet, dan mengenali tanda-tanda gula darah rendah/tinggi sangat vital.
Pengelolaan Diabetes Tipe 2
Pengelolaan diabetes tipe 2 dimulai dengan perubahan gaya hidup dan dapat berkembang hingga penggunaan obat-obatan dan, jika diperlukan, insulin.
- Modifikasi Gaya Hidup: Ini adalah fondasi utama pengobatan.
- Diet Sehat: Mengurangi asupan gula, lemak jenuh, dan makanan olahan; meningkatkan konsumsi serat, buah, dan sayur.
- Aktivitas Fisik Teratur: Setidaknya 150 menit aktivitas aerobik intensitas sedang per minggu.
- Penurunan Berat Badan: Mencapai dan mempertahankan berat badan yang sehat sangat membantu meningkatkan sensitivitas insulin.
- Obat Oral: Jika gaya hidup saja tidak cukup, dokter akan meresepkan obat-obatan oral. Ada berbagai jenis obat, seperti metformin (meningkatkan sensitivitas insulin), sulfonylurea (merangsang pankreas memproduksi lebih banyak insulin), penghambat SGLT2 (membantu ginjal mengeluarkan gula), dan lainnya.
- Obat Suntik Non-Insulin: Beberapa obat baru, seperti agonis reseptor GLP-1, diberikan melalui suntikan untuk membantu menurunkan gula darah dan kadang membantu penurunan berat badan.
- Terapi Insulin: Pada tahap lanjut diabetes tipe 2, ketika pankreas sudah sangat lelah dan tidak lagi dapat memproduksi insulin yang cukup, penderita mungkin memerlukan terapi insulin. Ini tidak berarti diabetes tipe 2 telah berubah menjadi tipe 1, tetapi hanya menunjukkan bahwa kebutuhan insulin tubuh tidak lagi dapat dipenuhi oleh pankreas sendiri.
- Pemantauan Gula Darah: Frekuensi pemantauan mungkin tidak sesering tipe 1, tetapi tetap penting untuk menilai efektivitas pengobatan.
Komplikasi Jangka Panjang
Terlepas dari perbedaan diabetes tipe 1 dan tipe 2 dalam penyebab dan penanganan, keduanya dapat menyebabkan komplikasi serius dan berpotensi mengancam jiwa jika kadar gula darah tidak terkontrol dalam jangka panjang. Komplikasi ini meliputi:
- Penyakit Kardiovaskular: Peningkatan risiko serangan jantung, stroke, dan penyakit arteri perifer.
- Nefropati Diabetik: Kerusakan ginjal yang dapat berujung pada gagal ginjal.
- Retinopati Diabetik: Kerusakan pembuluh darah di mata yang dapat menyebabkan kebutaan.
- Neuropati Diabetik: Kerusakan saraf, seringkali pada kaki dan tangan, yang dapat menyebabkan mati rasa, nyeri, dan masalah pencernaan.
- Kaki Diabetik: Luka dan infeksi pada kaki yang sulit sembuh, berpotensi menyebabkan amputasi.
- Infeksi: Peningkatan kerentanan terhadap berbagai infeksi.
Kontrol gula darah yang ketat, bersama dengan pengelolaan tekanan darah dan kolesterol, sangat penting untuk mencegah atau menunda timbulnya komplikasi ini pada kedua jenis diabetes.
Kapan Harus Segera Berkonsultasi dengan Dokter?
Penting untuk tidak menunda konsultasi medis jika Anda atau orang terdekat mengalami gejala diabetes, terutama jika gejala tersebut muncul dengan cepat dan parah (kemungkinan diabetes tipe 1) atau jika Anda memiliki faktor risiko tinggi untuk diabetes tipe 2.
- Munculnya Gejala Klasik: Sering haus, sering buang air kecil, sering lapar, penurunan berat badan tanpa sebab, atau kelelahan yang tidak biasa.
- Memiliki Faktor Risiko: Jika Anda memiliki riwayat keluarga diabetes, kelebihan berat badan, atau gaya hidup tidak aktif, penting untuk melakukan pemeriksaan rutin, terutama setelah usia 45 tahun.
- Hasil Pemeriksaan Gula Darah Abnormal: Jika Anda pernah menjalani pemeriksaan kesehatan dan hasil gula darah Anda di luar rentang normal.
Diagnosis dini dan penanganan yang tepat adalah kunci untuk mencegah komplikasi serius dan mengelola kondisi ini secara efektif.
Kesimpulan
Memahami perbedaan diabetes tipe 1 dan tipe 2 adalah langkah pertama yang krusial dalam mengelola penyakit ini. Diabetes tipe 1 adalah kondisi autoimun di mana tubuh sama sekali tidak memproduksi insulin, memerlukan terapi insulin seumur hidup. Sebaliknya, diabetes tipe 2 melibatkan resistensi insulin dan penurunan produksi insulin secara bertahap, seringkali dapat dikelola dengan perubahan gaya hidup, obat-obatan oral, dan mungkin insulin di kemudian hari.
Meskipun terdapat perbedaan diabetes tipe 1 dan tipe 2 yang signifikan dalam etiologi dan penanganan, tujuan akhir keduanya sama: menjaga kadar gula darah dalam rentang normal untuk mencegah komplikasi jangka panjang. Edukasi yang baik, pemantauan teratur, dan kerja sama erat dengan tim medis adalah kunci untuk hidup sehat dan berkualitas bagi penderita diabetes, apa pun jenisnya.
Disclaimer: Artikel ini bersifat informatif dan hanya bertujuan untuk memberikan pemahaman umum mengenai perbedaan diabetes tipe 1 dan tipe 2. Informasi yang disajikan tidak dimaksudkan untuk menggantikan nasihat, diagnosis, atau perawatan medis profesional. Selalu konsultasikan dengan dokter atau tenaga medis profesional lainnya untuk pertanyaan mengenai kondisi kesehatan atau sebelum memulai pengobatan baru.